Während meiner Laufbahn als Wissenschaftler hatte ich viel mit Impfstoffen und folglich auch mit der Immunologie des Menschen zu tun. Unter anderem ging es auch um eine Impfstoff-Alternative zu Antibiotika, was mich sehr fasziniert hat und was zusätzlich für die Zukunft immer wichtiger werden wird. Darüber werde ich auch einmal einen Artikel schreiben, wenn gewünscht.
Aber heute will ich aber über den alten Feind Krebs sprechen und darüber welchen neuartigen und genialen Ansatz es aktuell gibt dieser Krankheit effektiv entgegenzutreten.
Es geht um personalisierte individuelle Impfstoffe gegen Krebs. Klingt verrückt oder unmöglich? Ja, vielleicht verrückt, aber nicht unmöglich und die ersten klinischen Studien lassen auf etwas hoffen, das das Therapie-Paradigma auf den Kopf stellen könnte.
Schenk uns bitte ein Like auf Facebook! #meinungsfreiheit #pressefreiheit
Danke!
Worum geht es prinzipiell?
Es geht darum das menschliche Immunsystem auf Tumoren im Körper aufmerksam zu machen, damit diese bösartigen Zellen vernichtet werden können. Das Problem an Tumoren ist, dass es eigene entartete Körperzellen sind, die dem gemeinen Zellverband entfliehen und ein radikales Eigenleben entwickeln und allerlei gruselige (aber auch faszinierende) Programme entwickeln, um jeglichen Abwehr- bzw. Schutzmechanismen des gesunden Körpers zu entfliehen. Somit leider auch sehr effizient der angeborenen und adaptiven Immunantwort des Menschen, bedingt durch seine Eigenschaften in seiner unmittelbaren Mikroumgebung.
Bakterien und Viren werden durch ihre fremdartigen Strukturen (Antigene) von unserem Körper erkannt und dementsprechend werden in der Folge die nötigen Schritte eingeleitet um die Eindringlinge zu vernichten. (u.a. mit Antikörpern) Tumoren sind in diesem Vergleich dem Körper nicht „fremd“. Es gibt zwar messbare Aktivität einer Immunreaktion gegen bestimmte Tumoren, aber zu gering, oder auch vom Tumor selbst deaktiviert, um etwas ausrichten zu können.
Hier kommen nun zwei Methoden ins Spiel: MERIT (Mutanome Engineered RNA Immunotherapy) und NGS (Next-Generation Sequencing = Nächte Generation der DNA Sequenzierungsmethoden)
Aber zuerst ein paar Worte zu NGS. NGS bringt schlicht und ergreifend den Vorteil, dass jegliche Genome von allen Organismen binnen Studen/Tagen sequenziert und analysiert werden können, in riesige Datenbanken eingespeist und miteinander verglichen werden. Jede Zelle trägt den gleichen Urbaustein, die DNA. Und so auch eine Krebszelle. Jeder Tumor ist individuell, fast so wie der Fingerabdruck eines Menschen. Er ist ein komplexes, hierarchisches Gebilde mit der Fähigkeit sich selbst anzupassen und zu überleben und unsterblich zu werden, damit einen Vorteil gegenüber gesunden Zellen zu erlangen, die dann sterben. Um das zu können, entsteht die Tumorzelle aus einer gesunden Zelle durch eine Vielzahl an Mutationen (Sequenzveränderungen in der DNA). Mittels NGS ist es möglich die DNA-Sequenz dieser kranken Zelle (Mutationen) in kurzer Zeit zu ermitteln und (dann mit bioinformatischen Methoden) einer DNA-Sequenz einer gesunden Zelle gegenüberzustellen. Man vergleicht so Hunderttausende bis Millionen verschiedener Sequenzen (Mutationen). Mit den heutigen Werkzeugen der Informationstechnologie geht das im Prinzip alles auf Knopfdruck.
Der nächste Schritt ist der entscheidendste. Hier müssen die Wissenschaftler mittels in silico Simulationen und anhand von Algorithmen und immunologischen Modellen und Prognosen analysieren, welche Mutationen des Tumorgewebes eine Immunantwort auslösen könnten und welche weniger. Hat man nun vielversprechende mutierte DNA-Sequenzabschnitte des Tumorgewebes ausgewählt und priorisiert, wird daraus eine synthetische messenger RNA (mRNA) hergestellt. Dieser mRNA, die auch in jeder Zelle jedes Organismus vorkommt, trägt die Information für den Bauplan daraus entstehender Proteine (also aus Aminosäuren bestehende komplexe Strukturen, die spezielle Funktionen in unserem Körper ausüben könne. z.B Enzyme oder Immunzellen).
Nun trägt aber die künstlich hergestellte mRNA die Informationen für die „bösen“ Proteine, die für unseren gesunden Körper auch als „fremd“ gelten (sollten). Was passiert nun mit dieser mRNA?
Diese wird in Dendritische Zellen (DC) in Lymphknoten oder der Milz injiziert. (DCs sind hochspezialisierte Immunzellen, die „fremde“ Strukturen (Antigene) aufnehmen, zerlegen und stückchenweise dann auf deren Oberfläche den T-Lymphocyten präsentieren. Die Immunantwort wird verstärkt und es beginnt eine Kettenreaktion aus Zellakivierungen und Zell-Zell-Kommunikationen, wo am Ende die Vernichtung des Eindringlings steht.) Und so wie jede Zelle macht die DC auch die Übersetzung der Information einer mRNA in die Proteinebene. Das Gleiche passiert mit der künstlichen mRNA (die die Informationen des Tumors enthält), wenn sie in die DC eingebracht wird. Es entstehen kleine Peptide (Bruchstücke von Proteinen), welche die DC, ihrer Natur gemäß, auf ihrer Oberfläche den anderen Wächtern unseres Immunsystems zeigt.
Dies führt dazu, dass dann alle „bösen“ Strukturen im Körper, die denen auf der Oberfläche der DC ähneln vom Immunsystem erkannt, angegriffen und folglich vernichtet werden.(MERIT)
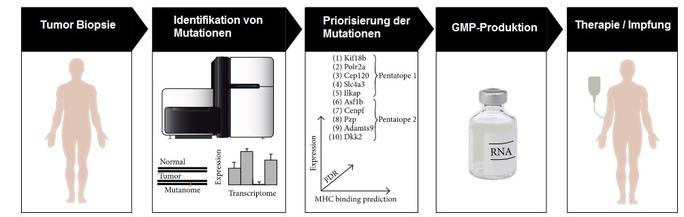
Mathias Vormehr et al. 2015
Die ersten Studien 2015 gingen von ca. 75% der bekannten Tumoren aus, die damit bekämpft werden könnten und die präklinischen Studien waren so erfolgreich, dass aktuell klinische Phase I-II Studien laufen.
Wenn sich dieser erfolgreiche Trend in die Phase III-IV fortsetzt, wäre das ein gewaltiger Schritt hin zur individualisierten Krebstherapie und ein weiterer Schritt weg von dem undifferenzierten Flächenbombardement auf den Körper, namens Chemotherapie.
Wer noch mehr wissen will, hier ein paar Links:
http://www.hindawi.com/journals/jir/2015/595363/
Kreiter, S., Vormehr, M., van de Roemer, N., Diken, M., Löwer, M., Diekmann, J., … & Tadmor, A. D. (2015). Mutant MHC class II epitopes drive therapeutic immune responses to cancer. Nature, 520(7549), 692-696.
